Un chiffre brut, implacable : chaque année, les infections pulmonaires envoient des millions de personnes à l’hôpital. Peu importe l’âge ou le mode de vie, personne n’est à l’abri. Pourtant, des mesures simples, reconnues par la recherche, restent souvent absentes du quotidien.
Les hospitalisations pour infection respiratoire ne sont pas une fatalité. Beaucoup pourraient être évitées avec l’application systématique de gestes barrières simples et l’accès rapide à un traitement adapté. Pourtant, malgré la diffusion massive des recommandations médicales, leur adoption varie fortement selon les milieux et les profils.
Reconnaître les signaux d’alerte d’une infection pulmonaire
Les infections respiratoires n’épargnent personne, mais elles frappent plus fort chez les aînés et les jeunes enfants. En France, la pneumonie reste la forme d’infection pulmonaire la plus fréquemment diagnostiquée. Pour un adulte vulnérable ou un nourrisson, il s’agit d’être attentif dès l’apparition de symptômes.
Certains signes doivent alerter : une toux persistante, souvent associée à une fièvre élevée, doit pousser à la vigilance. L’essoufflement, parfois brutal, révèle que le tissu pulmonaire est touché. Des expectorations anormales, épaisses ou colorées, sont révélatrices d’une infection qui s’installe. Chez la personne âgée, la confusion peut être le seul indice d’une pneumopathie aiguë. D’autres signaux comme la tachycardie (cœur qui s’accélère) ou la tachypnée (respiration rapide) sont des indicateurs de gravité et appellent une réaction rapide.
Voici les symptômes à surveiller de près :
- Toux persistante, sèche ou grasse
- Fièvre souvent supérieure à 38°C
- Essoufflement ou gêne respiratoire
- Expectorations anormales
- Confusion inexpliquée chez le sujet âgé
Que la pneumonie soit causée par une bactérie ou un virus, la surveillance attentive de l’état général est indispensable. Si les symptômes persistent ou s’intensifient, il est impératif de consulter un médecin sans attendre. Plus le diagnostic est posé tôt, plus les chances d’éviter des complications augmentent, en particulier pour les patients fragiles ou ceux suivis pour un cancer du poumon.
Quels gestes et habitudes pour limiter la transmission des maladies respiratoires ?
Chaque hiver, l’actualité le rappelle : dès que les gestes de prévention reculent, les infections respiratoires progressent à grande vitesse. Premier réflexe à ancrer : une hygiène des mains scrupuleuse. L’eau et le savon suffisent, surtout après avoir toussé, éternué ou côtoyé des espaces publics. Ce geste, recommandé par l’Organisation mondiale de la santé, freine efficacement la circulation des virus comme celui de la grippe.
Certains outils renforcent cette protection, en particulier pour les personnes plus vulnérables : la vaccination contre la grippe, le pneumocoque ou Haemophilus influenzae de type B. Porter un masque lors de pics épidémiques et aérer régulièrement les pièces fermées limitent aussi la transmission. Éviter les contacts rapprochés avec les personnes fiévreuses ou qui toussent protège l’entourage.
Pour renforcer ses défenses naturelles, il existe plusieurs habitudes à intégrer à son quotidien :
- Une alimentation variée et équilibrée, riche en fruits (notamment agrumes) et légumes pour l’apport en vitamines et antioxydants
- L’usage ponctuel de probiotiques, de solutions d’eau de mer isotonique ou d’aliments comme l’ail ou le gingembre, même si les données scientifiques demandent à être consolidées
- L’arrêt du tabac, qui offre un bénéfice direct et durable pour la santé pulmonaire
Le fil conducteur reste la régularité : gestes barrières, vaccination adaptée, hygiène méticuleuse. Ces pratiques, accessibles à tous, dressent un véritable rempart contre la propagation des maladies respiratoires.
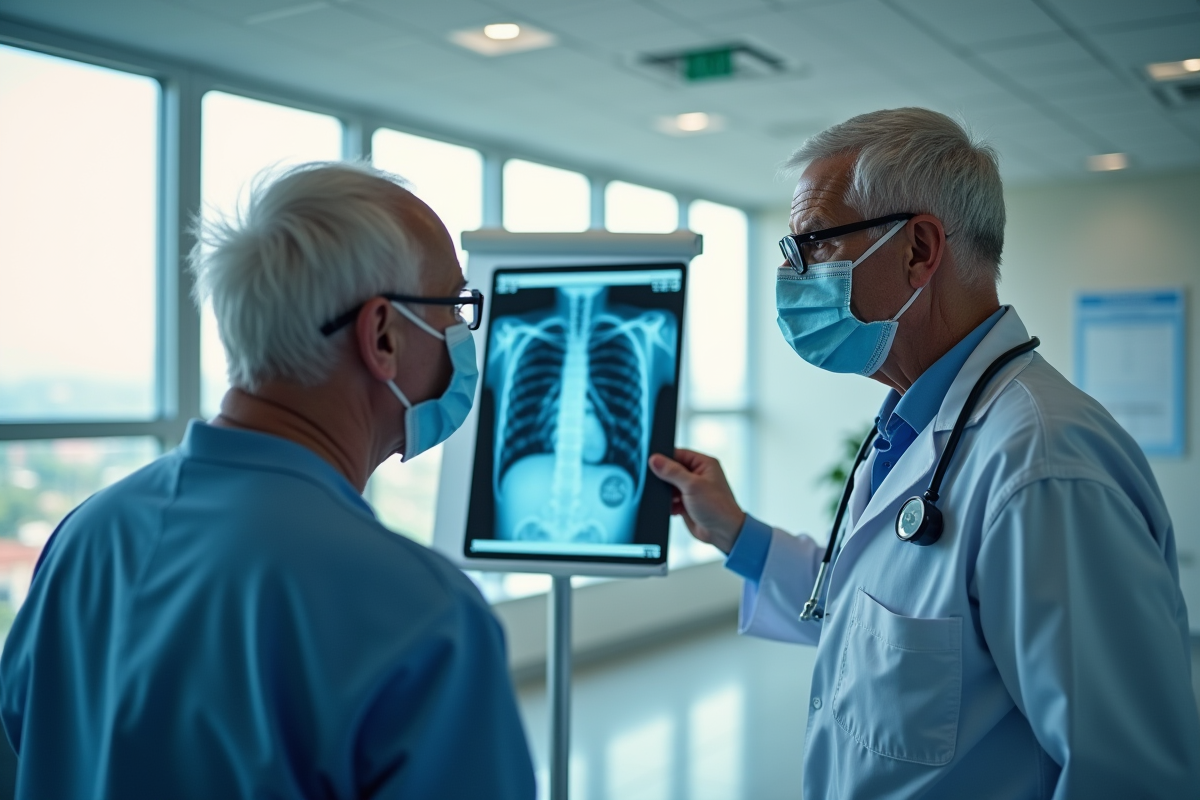
Traitements disponibles : ce qu’il faut savoir pour bien se soigner
Face à une infection pulmonaire, tout commence par l’identification précise du responsable. Les antibiotiques restent incontournables pour traiter une pneumonie bactérienne, mais leur prescription appartient au médecin traitant et suit une confirmation rigoureuse du diagnostic. Pour la grippe ou d’autres virus, seuls certains antiviraux spécifiques sont indiqués, et leur efficacité dépend d’une utilisation rapide. Les antifongiques sont réservés aux infections fongiques, plus rares mais parfois sévères.
Le choix du traitement repose sur plusieurs critères cliniques et paracliniques. Tout débute par l’examen clinique, souvent suivi d’une radiographie thoracique à la recherche de signes caractéristiques. Selon les cas, des analyses sanguines peuvent orienter vers une origine bactérienne ou virale. La bronchoscopie est utilisée pour les formes atypiques ou qui ne répondent pas au traitement initial.
Au-delà des médicaments, plusieurs mesures de soutien accompagnent la prise en charge :
- Maintenir une hydratation suffisante
- Adapter le repos en fonction de la fatigue
- Surveiller et maîtriser la fièvre
Une surveillance rapprochée s’impose, surtout pour les personnes âgées ou celles avec des maladies associées. Si l’état s’aggrave ou ne s’améliore pas, il faut réévaluer la situation : cela peut aller d’un ajustement du traitement à l’hospitalisation, voire à la mise en place d’une oxygénothérapie. Une bonne coordination entre le médecin traitant et le pharmacien optimise le suivi et l’adhésion aux prescriptions.
Face à l’infection pulmonaire, l’efficacité naît de la vigilance, de la réactivité et de l’application sans faille des gestes qui protègent. Parce que parfois, c’est le détail qu’on croyait anodin qui fait basculer l’histoire.








